| Exercício físico e reabilitação cardiovascular | ||
| *Fisioterapeuta formada pela Universidade José do Rosário Vellano – Unifenas **Fisioterapeuta mestranda em Ciência do Movimento Humano Universidade Estadual de Santa Catarina – UDESC. (Brasil) | Luisa Pereira Parreiras* Angélica Cristiane Ovando**luisalanna@yahoo.com.br | |
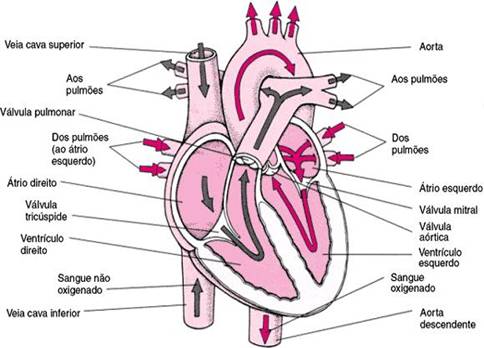
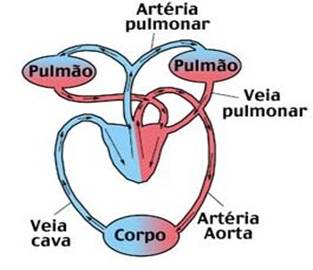
IntroduçãoA reabilitação cardiovascular é designada como o processo de restabelecer o indivíduo com problemas cardíacos ao seu nível máximo de atividades, compatível com a capacidade funcional do seu coração (FARDY e YANOWITZ e WILSON, 2004).Atualmente, o treinamento físico é aceito como parte integrante do tratamento utilizado para recuperação de um indivíduo que sofreu algum tipo de doença coronariana. Há evidências científicas significativas de que a atividade física aeróbica regular reduz o risco de doença cardiovascular e de que o estímulo de vida é freqüentemente considerado um dos cinco maiores fatores de risco para doença cardiovascular (MARQUES, 2004).O benefício fisiológico mais importante é a melhoria da capacidade funcional. Isto significa que aumenta o limiar para sintomas como a angina de peito, a dispnéia, a fadiga e o esgotamento, e um aumento na capacidade para o trabalho (LONGO, A; FERREIRA, D.; CORREIA, M. J., 1995).Este trabalho tem por objetivo realizar uma revisão de literatura sobre a anatomia do sistema cardiovascular, efeitos fisiológicos dos exercícios e descrever as etapas da reabilitação cardiovascular promovida por exercícios físicos em solo.1. Anatomia e fisiologia do sistema cardiovascular1.1. CoraçãoO coração é uma bomba muscular cônica envolvida por um saco fibroso – o pericárdio. Seu tamanho é associado ao tamanho e massa corporal, com dimensões que se assemelham ao punho fechado do indivíduo. Encontra-se posicionado no centro do peito, atrás da metade inferior do esterno. A maior porção do coração está à esquerda da linha que marca a metade do esterno, com o ápice encontrando-se aproximadamente a nove centímetros à esquerda no quinto espaço intercostal (FROWNFELTER e DEAN, 2004,).O coração é dividido em metades direita e esquerda por um septo oblíquo que se coloca verticalmente. Cada metade tem duas câmaras – o átrio, que recebe sangue das veias, e o ventrículo que ejeta sangue nas artérias (FIG. 1). A veia cava superior, veia cava inferior e as veias intrínsecas do coração depositam sangue venoso no átrio direito, que passa para o ventrículo direito. O ventrículo direito projeta o sangue nas artérias pulmonares ( que são as únicas artérias do corpo que contêm sangue desoxigenado). As veias pulmonares devolvem o sangue para o átrio esquerdo e daí para o ventrículo esquerdo. Do ventrículo esquerdo ele é ejetado na principal artéria do corpo – a aorta (FROWNFELTER e DEAN, 2004).Cada ventrículo tem duas valvas, uma de entrada e outra de saída que controlam a direção do fluxo do sangue pelo coração. A valva do lado direito do coração é denominada tricúspide e à esquerda, mitral ou bicúspide. As valvas de saída ou semilunares são as pulmonares e aórtica. Todas as valvas apresentam três folhetos, exceto a mitral que possui dois. Elas são formadas pela duplicação do endocárdio reforçado por tecido fibroso e por umas poucas fibras musculares (DOWNIE, 1987).O coração é dividido em três camadas – o epicárdio, o miocárdio e o endocárdio. A camada mais externa, o epicárdio, é um pericárdio visceral geralmente infiltrado com gordura. O sangue dos vasos coronarianos que supre o coração corre por esta camada antes de adentrar o miocárdio. O miocárdio consiste em fibras musculares cardíacas. A espessura das camadas de fibras musculares cardíacas é diretamente proporcional com a quantidade de trabalho que elas realizam. Os ventrículos trabalham mais que os átrios, e suas paredes são mais espessas. A pressão na aorta é maior que no tronco pulmonar. Isto requer um esforço maior do ventrículo esquerdo, logo suas paredes são duas vezes mais espessas que as do ventrículo direito. A camada mais interna, o endocárdio, é um fino revestimento do interior do coração (FROWNFELTER e DEAN, 2004, p. 36).Figura 1. Anatomia do coraçãoFonte: http://www.msd-brazil.com/msdbrazil1.2. Circulação sangüíneaOs tipos de circulação abaixo foram descritos por Dângelo e Fattini em 1998:
No comments:
Post a Comment